- HOME
- 1型糖尿病
1型糖尿病とは?
1型糖尿病は、何らかの理由で体の免疫システムが誤って膵臓のβ細胞を攻撃してしまうことで起こる糖尿病です。β細胞から分泌されるインスリン(ホルモンの一種)は、血糖値を一定に保つ働きをしているのですが、上記の理由で分泌が阻害されることで正常な糖代謝ができなくなってしまいます。
糖代謝異常によって命に関わる症状に見舞われることがあるので、1型糖尿病患者さんは、生命維持のために外部からインスリンを補充する必要があります。
2型糖尿病との違い
2型糖尿病と異なり、1型糖尿病は生活習慣が直接の原因とはなりません。先天的な要素や、かぜ等のウイルス感染がきっかけで起こることもあり、若年層でも発症する可能性があります。「糖尿病=生活習慣の乱れ」というイメージから、周囲からの誤解でつらい思いをされている患者さんも多いでしょう。
膵臓でのインスリン分泌が低下していくため基本的にはインスリン治療を行いますが、緩徐進行1型糖尿病といってゆっくり進行するタイプでは、初期にはインスリンを必要としない場合もあります。
毎日のインスリン注射や血糖測定は大変ですが、当院では1型糖尿病患者さんの快適な毎日を実現するためのサポートを行っています。治療に関することはもちろん、生活にまつわるお悩みについてもお気軽にご相談ください。
1型糖尿病の原因
1型糖尿病の発症には、遺伝的要因と環境要因(ウイルス感染)などが考えられています。私たちの体に備わった免疫システムは、体を様々な病原体から守る役割を果たしますが、何らかの理由でこの仕組みに異常が生じ、インスリンを分泌する膵臓のβ細胞を攻撃してしまうことで1型糖尿病を発症してしまうのです。ただし、こうした免疫異常が起こる具体的なメカニズムについては、未だ明らかになっていません。
1型糖尿病の種類
1型糖尿病にはいくつかの種類があり、β細胞が破壊されるスピードによって以下の3タイプに分類されます。
劇症1型糖尿病
進行が非常に早いタイプの1型糖尿病で、発症してから1週間以内にインスリンが分泌されなくなります。迅速な治療が必要で、遅れると重度の糖尿病ケトアシドーシス(※)を発症する危険があります。
(※)糖尿病の急性合併症の一つで、体内のインスリン不足によって引き起こされます。のどの渇きや多尿、全身倦怠感、アセトン臭(甘酸っぱい匂い)などに続いて、吐き気、嘔吐、呼吸困難、意識障害などの症状が急激に現れます
急性発症1型糖尿病
発症後3か月以内にインスリン不足に陥るタイプの1型糖尿病です。上記の劇症型よりも進行は緩やかですが、それでも進行が早いため、迅速なインスリン治療が必要となります。
緩徐進行1型糖尿病(SPIDDM)
数年かけて徐々にインスリンが不足していくタイプの1型糖尿病です。初期は2型糖尿病と誤診されることがあり、誤った対応で症状を悪化させてしまうケースも見られます。適切な検査(主に血液検査による自己抗体の確認)と専門医による正確な鑑別が重要です。
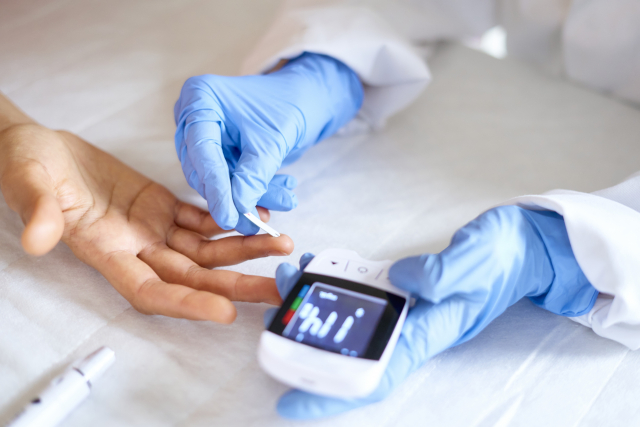
1型糖尿病の検査
主に血液検査によって各数値を調べることで、1型糖尿病か否かを診断します。
- 自己抗体(抗GAD抗体)の測定
- 血糖値とHbA1cの測定
- インスリン分泌能力の評価
- ケトン体の測定(血液または尿検査) など
1型糖尿病の治療
インスリン治療
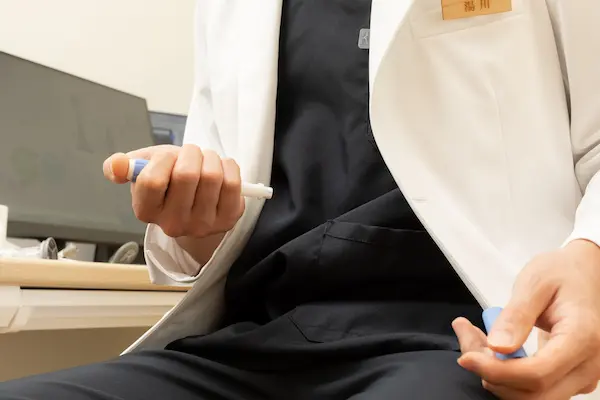
不足しているインスリンを注射によって補う方法で、1型糖尿病治療の基本です。患者さんご自身での血糖値測定と注射を行っていただき、血糖値を適切に保ちます。
インスリン注射にも様々な種類があり、頻度や効果の程度が異なります。患者さんの病態やライフスタイルやご希望によって治療法とその進め方を決めていきます。
頻回インスリン療法
インスリンといってもたくさんの種類があり、よく使用するものとしては1日を通して長く効果のある持効型インスリン、効果時間の短い超即効型インスリンがあります。その他混合型インスリンや超々即効型インスリンなどもあります。ペン型の注射器を使い、1日数回のインスリン注射を自己管理で行っていただきます。持効型インスリンは1日1回注射し、超即効型インスリンは食事の前に注射していただき、血糖値の急上昇を防ぎます。
主な注射部位は、お腹、太もも、上腕、お尻などで、吸収効率を良くしたり傷あとが目立たないようにするために少しずつずらして注射します。注射針は痛みを極力抑えられるようにデザインされていますので、慣れてくれば苦痛もあまり感じません。ただし、打ち忘れや低血糖などの副作用には十分ご注意ください。
持続皮下インスリン注入療法
小型のインスリンポンプを使用して継続的にインスリンを注射する方法です。常に装置を身に着けていただく必要がありますが、健常な膵臓の働きに近い形でインスリンを補充でき、注入量や注入速度の微調整が可能というメリットがあります。そのため、以下のような事情で、頻回インスリン療法での血糖コントロールが困難な方に向いています。
持続皮下インスリン注入療法が向いている方
- 食事・勤務時間が不規則な方
- 低血糖を起こしやすい方(とくに夜間低血糖)
- 妊娠中、あるいはその予定がある方 など
※当院では行っておりません。こちらをご希望の際には適切な医療機関をご紹介いたします
食事療法・運動療法
インスリン治療と併せて、栄養バランスの整った食事や正しい運動習慣などで生活習慣を整えることで、適切な血糖コントロールを行います。もともとの生活習慣に問題がなければ、特段の食事制限や運動指導は不要なこともあります。
